Prostatectomia Radicale Robotica
Prostatectomia Radicale Robotica
Classificazione:
Prostatectomia
Radicale Robotica
La prostata è una ghiandola che, nel maschio, è localizzata tra il collo
vescicale e lo sfintere, cioè la struttura che serve alla continenza delle
urine. L’incidenza del carcinoma prostatico è in aumento e il rischio di
sviluppare questa malattia al di sopra dei 50 anni è elevata, intorno al
13-30%.
Il carcinoma della prostata presenta un’evoluzione altamente imprevedibile,
infatti, si evidenzia con estrema frequenza come carcinoma latente e quindi
senza un’evidenza clinica della malattia.
Tra i fattori di rischio ricordiamo la familiarità, l’ereditarietà, fattori
ambientali e dietetici.
La sintomatologia può essere di lieve entità, sfumata, riconducibile a quella
da ostacolo minzionale sul collo della vescica, come nel caso dell’ipertrofia
prostatica benigna, mentre l’eventuale dolore osseo e l’insufficienza renale
sono indice di una malattia allo stadio avanzato. La diagnosi prevede
l’esplorazione rettale che può evidenziare un nodulo sospetto a carico della
porzione periferica della ghiandola; quindi il dosaggio di marcatori prostatici
quali il PSA (antigene prostatico specifico) sierico, totale e libero, il
PSA-density e PSA-velocity. In successione si passa quindi all’esecuzione
dell’ecografia prostatica transrettale della prostata e soprattutto alla
biopsia prostatica che conferma la diagnosi di carcinoma prostatico. La biopsia
è solitamente eseguita attraverso la via eco-guidata per via transrettale o
transperineale.
In casi selezionati si completa la stadiazione clinica della malattia con una
radiografia del torace, TC e/o RMN dell’addome e della pelvi e la scintigrafia
ossea.
La scelta terapeutica deve considerare sia le condizioni del paziente ovvero
l’età, le condizioni generali e l’aspettativa di vita, che quelle del tumore
ovvero il Gleason score, i valori del PSA e lo stadio clinico della malattia.
Inoltre devono essere considerati gli effetti collaterali di ogni terapia, le
risorse del centro ospedaliero di riferimento e l’attitudine del chirurgo.
Le opzioni terapeutiche:
A. La terapia chirurgica è rappresentata dall’asportazione radicale della prostata, delle vescicole seminali e in alcuni casi dei linfonodi iliaci e otturatori seguiti dalla sutura tra la vescica e l’uretra. Essa può essere eseguita a cielo aperto per via retropubica tramite incisione addominale o per via perineale oppure per via laparoscopica-robotica. Questa opzione consente la conoscenza esatta dello stato di avanzamento del tumore, che viene fornita dall’esame istologico. È pertanto possibile programmare un piano terapeutico “su misura” per ogni singola situazione di malattia:
-
- Chirurgia
- chirurgia + Radioterapia
- Chirurgia + Ormonoterapia
- Chirurgia + Radioterapia + Ormonoterapia
- La radioterapia può essere eseguita da sola o in associazione con la terapia medica e/o chirurgica. Essa comporta complicanze acute (diarrea, ematuria, cistite, stenosi uretrale, incontinenza urinaria, deficit erettile). Possiamo distinguere una radioterapia esterna convenzionale oggi migliorata con la tecnica tridimensionale conformazionale in cui sono colpiti solo i tessuti prescelti e quindi sono maggiormente limitati gli effetti collaterali e la radioterapia interstiziale (brachiterapia) in cui dei semi radioattivi vengono inseriti direttamente nella prostata per via percutanea transperineale. Questa ultima metodica non si utilizza per prostate voluminosa, pazienti già sottoposti a TURP o con sintomi ostruttivi significativi.
- Il trattamento medico con sostanze ormonali che bloccano lo sviluppo delle cellule prostatiche, ma aboliscono il desiderio sessuale e di conseguenza procurano impotenza. Esso è solitamente instaurato nella fase avanzata della malattia, quando le condizioni generali non permettano altro tipo di terapia o prima del trattamento curativo. Questa terapia è solo palliativa e non può essere sospesa completamente per il rischio di progressione della malattia.
La prostatectomia radicale è l’intervento più indicato per
l’asportazione dei tumori localizzati alla ghiandola prostatica.
La PROSTATECTOMIA
RADICALE ROBOTICA con e senza asportazione dei linfonodi
iliaco-otturatori rappresenta una delle possibilita’ chirurgiche per il tumore
della prostata localizzato. La chirurgia robotica consente di eseguire
l'intervento con particolari strumenti che passano all'interno di piccole
cannule, del diametro di 5-
12 mm
, inserite nell'addome attraverso piccoli buchi dello stesso diametro. L'addome deve essere opportunamente disteso con anidride carbonica con il paziente in posizione di Trendelemburg (“arti inferiori in alto e testa in posizione declive”). Una particolare telecamera e l’assistenza robotica consentono di operare guardando l'immagine del campo operatorio su di un particolare monitor con ricostruzione tridemensionale. I bracci robotici permettono di eseguire movimenti accurati con riduzione delle perdite di sangue intraoperatorie e una maggiore attenzione alla conservazione dei nervi erigendi (“tecnica nerve sparing”). La durata di questo intervento di solito varia da4 a
6 ore. Può essere necessaria la somministrazione di emotrasfusioni sia durante che nei giorni successivi all’intervento. La degenza post-operatoria di solito è inferiore ai 7 giorni. Nei giorni successivi all’intervento è necessario somministrare una terapia endovenosa con fleboclisi, antibiotici e farmaci anticoagulanti sottocute. È indispensabile il mantenimento di un catetere vescicale per almeno 6 giorni. L’esecuzione di una cistografia valuterà l’opportunità di sfilare il catetere. Sono necessari drenaggi esterni per garantire la guarigione della ferita chirurgica. Le possibili complicanze di questi interventi sono: Febbre, Infezione della ferita con ritardo della sua chiusura, Tromboflebiti, Dilatazione renale transitoria. Per evitare queste rare ma possibili complicanze o per risolverle nell’eventualità che si dovessero presentare, verranno attuati tutti gli accorgimenti sia medici che chirurgici del caso.
Complicanze:
- rischi legati alle condizioni
generali del paziente;
- deficit transitori della
sensibilità degli arti inferiori o superiori in relazione alla posizione
di Trendelemburg (arti inferiori sollevati con testa del paziente in
posizione declive)
- complicanze precoci legate all’intervento chirurgico:
-
- emorragia: essa prevede il ricorso a trasfusioni di sangue;
- lesione del retto o dei grandi vasi del bacino (devono essere riparati immediatamente);
- possibilità di dover convertire l’intervento chirurgico laparoscopico-robotico in intervento chirurgico tradizionale a cielo aperto (classica incisione sotto-ombelico-pubica)
- infezione della ferita chirurgica;
- fistola urinosa transitoria;
- dilatazione renale transitoria;
- trombosi venosa profonda ed embolia polmonare
- complicanze tardive:
-
- stenosi (restringimento) della giunzione vescico-uretrale (1-9%). Richiede un intervento endoscopico di incisione dell’anello-stenotico con lama fredda, di resezione del tessuto sclerotico.
- impotenza. La funzione erettile può essere preservata, ma la possibilità di ripristino dipende dalla potenza pre-operatoria, dall’età del paziente, dallo stadio della malattia e dalla conservazione dei fasci neurovascolari, per cui la percentuale di impotenza post-operatoria può interessa fino al 50-65% dei pazienti;
- incontinenza urinaria. In Letteratura le percentuali di recupero della continenza post intervento sono variabili ed influenzate soprattutto dalla tecnica chirurgica adottata. Valutando la continenza a 3, 30 e 90 giorni dalla dimissione del paziente i dati attualmente presenti in Letteratura sono di seguito riportati (divisi per differenti Autori): Lowe 0%, 7%, 41%; Kaye 33%, 60%, 89%; Gillenwater 46%, 63%, 87%; Olsson 18.8%, 58.4%, 68.9%.
Il "problema" dell’incontinenza post-operatoria è stato spesso sottolineato, e dai pazienti temuto, in misura a volte eccessiva. Soprattutto dopo una certa età sono molti gli uomini (ma anche le "signore") a cui capita talvolta di sperimentare piccole perdite di urina, soprattutto in occasione di determinati sforzi o movimenti, ma che non per questo sembrano sentirsi menomati o colpiti nella propria dignità di adulto. Nonostante ciò abbiamo osservato che il rischio di una incontinenza parziale temporanea (salvo problemi pre-esistenti all’intervento) è spesso vissuta con paura ed ansia.
Anche nel periodo post-operatorio verrà regolarmente seguito presso ambulatori specialistici per il controllo di follow-up e per affrontare eventuali complicanze dell’intervento.
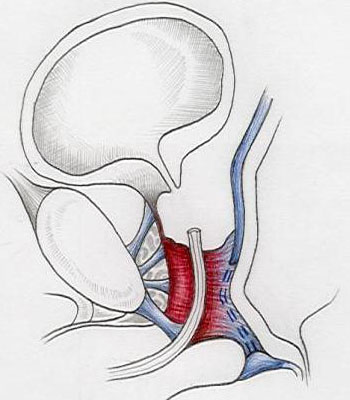
Fig. 1 - Anatomia Normale
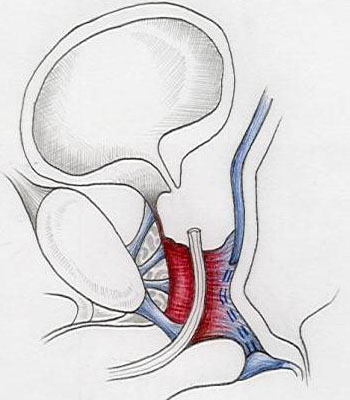
Fig. 2 - Rimozione della Prostata
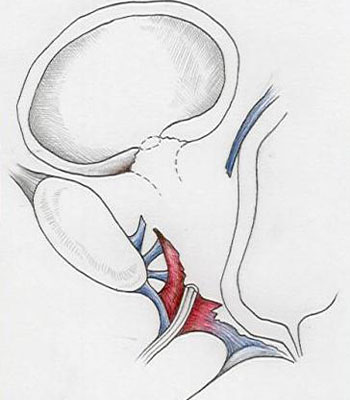
Fig. 3 - Prolasso delle strutture
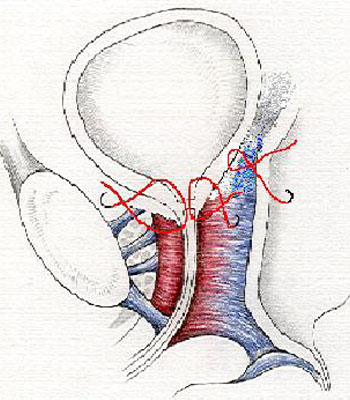
Fig. 4 - Risultato finale



